α-グルコシダーゼ阻害薬を服用している人は、低血糖のときブドウ糖をとること。
この記事では、低血糖の原因、症状、低血糖が起きた時の対処法、そして予防法をわかりやすく説明します。
まず、簡単に理解できるように下手ですが漫画をつけました。
ご覧ください。
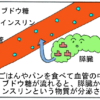
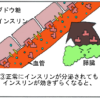
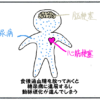
漫画~低血糖とは?~








糖分はかならず携帯するようにしましょう。
以上が漫画になります。
もう少し詳しく知りたい方は、関連記事の下に漫画では説明しきれなかったことを書きました。
ご覧ください。
[ad1]
糖尿病の関連記事
[toggle title=”糖尿病に関する記事の一覧です”]
糖尿病の合併症について

糖尿病の発症について

糖尿病の血液検査項目について

糖尿病の治療について

糖尿病の生活上の注意について

[ad1]
[/toggle]
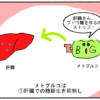
低血糖とは?

低血糖とは血糖値が下がり過ぎて、体に望ましくない症状が出ることをいいます。
低血糖が起こる時の血糖値は、70mg/dl未満といわれていますが、個人差があり、70mg/dl以上でも低血糖が起きることがあります。
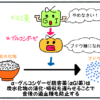
低血糖の原因は?

食事療法、運動療法だけの人なら、血糖値が下がってきても、血糖値を上げるホルモン(グルカゴン)が働いたりして、血糖値が下がり過ぎるのを防ぐことができます。
しかし、血糖値を下げる薬を服用していると、血糖値を上げるホルモンだけでは血糖値の低下を抑えることができず、低血糖が起きてしまいます。
血糖値を下げる薬を飲んでいる人がどんなときに低血糖を引き起こすかをまとめました。
糖尿病薬
糖尿病の薬を飲み間違えたとき、インスリン注射の量を間違えたときに低血糖が起きやすいです。
また飲み薬の中では、スルホニル尿素(SU)薬が低血糖症状を起こしやすいです。
食事
食事を抜いたときや、食事量が少ないとき、食事を食べ始めるのが遅かったときに低血糖が起きやすいです。
また食事の内容も重要です。
たんぱく質や脂質をメインとした食事では血糖値はほとんど上がらないため、低血糖を引き起こしやすいです。
運動
長時間の運動をしたり、激しい運動をすると糖が利用されるため血糖値が下がり低血糖が起きます。
運動を行った当日から翌日にかけて低血糖が起きやすいです。
運動を行う時間帯も重要です。
食前に運動をすると、血糖値が低い状態で、さらに運動で血糖値を下げることになるので低血糖を起こしやすいです。
飲酒
アルコールを飲むと、アルコールの分解のために肝臓が働きます。
すると、肝臓の糖を作り出す機能と糖尿病の薬を分解する機能が弱まってしまい低血糖を起こしやすくなります。
特に、空腹時に食事を摂らずにアルコールだけ飲むと低血糖が起きやすくなります。
さらに、アルコールの摂取で低血糖の症状がでても、酔っているため自分で気づきにくく、周りの人からも気づかれにくい ため危険です。
入浴時
お風呂に入ると、エネルギーを消費するため血糖値が下がり低血糖を起こしやすいです。
風邪をひいたとき
風邪をひいたり、胃腸炎になったとき、食事が取れないせいで低血糖になることがあります。
他の薬を服用しているとき
ニューキノロン系抗生物質、β遮断薬、血圧降下剤、抗不整脈薬の副作用に低血糖があります。
糖尿病の薬にプラスしてこれらの薬を服用すると低血糖を起こしやすくなります。
高齢者
年をとると、薬を代謝する力が弱まり、薬の効果が強く出ることがあるため、低血糖を引き起こすことがあります。
腎機能落ちている人
腎機能が落ちていると、薬をなかなか外に排泄できなくなるため、薬の効果が強く出て、低血糖を引き起こすことがあります。
低血糖の症状は?

低血糖の症状は人によって違います。
そのため、症状が出たら、自分の症状を覚えておき早めの対処ができるようにしておきましょう。
血糖値が下がってくると、まずアドレナリンが分泌されて自律神経のうち、交感神経の症状が出てきます。
さらに血糖値が下がってくると脳や脊髄にある中枢神経の症状が出てきます。
以下に、交感神経症状と中枢神経症状をまとめました。
自律神経症状
動悸 冷汗 手指の震え 悪心 ほてり 頭痛 顔面蒼白 頻脈 発汗 不安 強い空腹感
中枢神経症状
脱力 疲労 集中力低下 かすみ眼 めまい 眠気 あくび 見当識
さらに低血糖が進んだ中枢神経症状
意識障害 せんもう けいれん 昏睡 死亡
睡眠中の低血糖症状
夜中睡眠しているときに低血糖症状がでると、交感神経症状がでてこないことがあります。
そのかわり、悪夢を見たり、朝起きたとき高血糖だったり、頭痛が起きたりします。
朝起きた時に高血糖になるのは、睡眠中の低血糖を回避するために血糖値を上げるホルモンが分泌されることで引き起こされます。
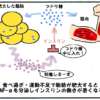
低血糖が起きた時の対処法は?

すぐに糖分を摂るようにしましょう。
低血糖に気づいたらすばやく行動することが大事です。
すぐに摂らないと中枢神経症状が起きて、自分では対処できなくなってしまいます。
運転中のときは、目的地がもうすぐだからといって、糖分の摂取を先延ばしにしないようにしましょう。
すぐに停止して糖分を補給しましょう。
また、もうすぐ食事だからといって食事が始まるのを待つのもいけません。
この場合も、すぐに糖分を補給しましょう。
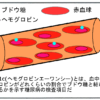
具体的には、砂糖10-20g、ブドウ糖5-10g、ジュース150-200mlのいずれかを摂りましょう。
ブドウ糖が一番吸収が早いため、ブドウ糖の摂取をお勧めします。
15分経過しても症状の改善が見られない場合は、さらに糖分を摂取しましょう。
低血糖から回復してもまた低血糖に陥ることがあるため注意が必要です。
また、人工甘味料にはブドウ糖は含まれていない ため、人工甘味料を摂っても意味がありません。
α―グルコシダーゼ阻害(GI)薬を服用している場合
α-GI薬を服用している人は、必ずブドウ糖を摂りましょう。
なぜなら、ブドウ糖以外の糖分を摂ると、α‐GI薬の作用でブドウ糖への分解が妨げられブドウ糖の吸収が遅れてしまうからです。
すでに意識がない場合
すでに意識がなく、周りの人が対応する必要がある場合は、糖分を唇や歯茎に塗り、すぐに救急車を呼びましょう。
無理に糖分を飲ませたりすると、誤嚥 (摂取したものが食道ではなく気道に流れること)や窒息 の恐れがあるため避けましょう。
血糖値を上げるためのグルカゴンの注射を持っているのであれば、注射してあげましょう。
低血糖を起こさないための予防法は?

食事
普段から、ご飯やパンなどの糖質をしっかり摂ることが大事です。
運動
運動は食後30分~1,2時間以内に行うのがよいでしょう
周囲の人に
職場の人や家族の人に自分が糖尿病であり、低血糖が起きる可能性があることを知らせておきましょう。
グルカゴンの注射を持っているようであれば、家族にその使い方を習得してもらいましょう。
ブドウ糖の携帯
ブドウ糖をいつも肌身離さず持っていることが大事です。
ブドウ糖はドラッグストアで売っていたり、調剤薬局で無償でもらえます。
ただし、最近は調剤薬局でブドウ糖を無償提供できるのはα‐グルコシダーゼ阻害薬を服用している人に限られていたりするため、自分の通われている薬局に確認しておきましょう。
症状の把握
低血糖の症状は人によって異なるため、どういうときに低血糖が起き、どういう低血糖の症状が出やすいのかを把握しておきましょう。
糖尿病患者用IDカードの携帯
日本糖尿病協会に入会すると、糖尿病患者用のIDカードが発行されてます。
このカードを携帯しておけば、緊急時に本人が糖尿病であること、連絡先などを周りの人に知らせることができます。
また旅行中に低血糖症状がでたとき、周りの人の対応がスムーズになります。
入会は有料ですが、さまざまな特典をうけることもできます。
車内にブドウ糖を
車を運転する人は低血糖の症状がでると重大な事故につながることがあるため特に注意が必要です。
必ず車の中にブドウ糖などを置いておくようにしましょう。
自己血糖測定器の使用
自己血糖測定器を使って血糖値を把握しておくと低血糖の予防になります。
運動前に血糖値を測ったり、なにか低血糖の症状に気づいたら血糖値はかると便利です。
あらかじめ軽食(捕食)する
低血糖が起きそうなときは軽食を摂っておくと低血糖の予防になります。
生活リズムを整える
生活リズムが乱れると、低血糖を起こしやすくなるため、規則正しい生活をしましょう。
[ad1]
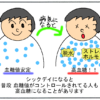
無自覚低血糖に注意

低血糖の中でも、自覚症状に気づかずに低血糖が進行してしまい、気付いた時には意識障害などがおきているものを無自覚低血糖と言います。
高齢者や自律神経障害の合併症がある糖尿病患者は自覚症状がなく低血糖が進行していることがあります。
また何度も低血糖を経験していると、交感神経症状の発現が鈍くなり自覚症状がなくなることがあります。
さらに、β遮断薬を服用していると、交感神経症状を抑える作用があるため低血糖の症状がマスクされてしまいます。
日頃から自己血糖測定器を使用し、血糖値を把握し、低血糖を起こさないようにしましょう。
この低血糖を起こしたことがある人は、免許の取得や更新の際に、自己申告する必要があります。
この申告をしないと、罰則の規定があるため必ず自己申告するようにしましょう。
以上になります。
最後まで読んでいただいてありがとうございました。





















